A alergia alimentar acontece quando o sistema imunológico reage de forma exagerada a proteínas presentes em certos alimentos. Diferentemente da intolerância alimentar, que está ligada a dificuldades na digestão, a alergia alimentar envolve diretamente o sistema de defesa do corpo. Para lidar com isso, é importante identificar o problema cedo, evitar o alimento que provoca a reação e contar com acompanhamento médico.
Entre as alergias alimentares, a alergia à proteína do leite da vaca (APLV) é uma das mais comuns em bebês e crianças pequenas. Tal condição acontece quando o corpo vê as proteínas do leite como algo perigoso, causando sintomas que podem variar de leves a graves. Muitas vezes confundida com a intolerância à lactose, a APLV é um problema distinto, que precisa de cuidados específicos.
Neste conteúdo, você vai compreender o que é a alergia à proteína do leite, como ela se diferencia da intolerância à lactose, quais são os sintomas mais comuns, como é feito o diagnóstico, além das opções de tratamento e o que esperar dessa condição.
O que é alergia à proteína do leite?
A alergia à proteína do leite ocorre quando o sistema imunológico reage de forma inadequada às proteínas do leite de vaca, como a caseína e a beta-lactoglobulina. O organismo identifica essas proteínas como perigosas, mesmo que não sejam, e isso provoca uma reação alérgica que pode afetar a pele, o sistema digestivo e até o respiratório.
Veja as duas formas principais de manifestação da alergia à proteína do leite.
- Mediada por anticorpos do tipo IgE: os anticorpos são como “protetores” do sistema imunológico, que agem rapidamente quando o corpo percebe algo como uma ameaça. Nesse caso, os sintomas costumam aparecer logo, em minutos ou poucas horas após o consumo do leite;
- Não mediada por IgE: nesse tipo, a reação alérgica é mais lenta, podendo levar horas ou até dias para surgir. Em geral, os sintomas estão relacionados a problemas digestivos, como diarreia ou desconforto abdominal.
Vale destacar que mesmo os bebês amamentados exclusivamente também podem apresentar sintomas de alergia à proteína do leite. Isso acontece porque, se o leite de vaca está presente na alimentação da mãe, pequenas quantidades das proteínas podem passar para o leite materno, desencadeando a reação no bebê.
Diferença entre alergia à proteína do leite e intolerância à lactose
A APLV e a intolerância à lactose são condições diferentes, embora frequentemente confundidas. Enquanto a APLV é uma reação imunológica, a intolerância à lactose resulta da incapacidade de digerir a lactose — o açúcar do leite — devido à deficiência de lactase.
Os sintomas também diferem: a APLV pode causar reações gastrointestinais (vômitos, diarreia), dermatológicas (urticária, dermatite) e respiratórias (chiado, dificuldade para respirar); a intolerância à lactose se limita a desconfortos gastrointestinais, como gases, inchaço abdominal e diarreia.
Outro fator diferencial é que a APLV é mais comum em bebês e crianças pequenas, e a intolerância à lactose em crianças maiores e adultos. O diagnóstico da APLV é realizado com testes imunológicos e de provocação oral, e o da intolerância à lactose é feito com dietas de exclusão e reintrodução.
O tratamento da APLV envolve a exclusão das proteínas do leite, podendo requerer fórmulas especiais. Em contrapartida, a intolerância à lactose é manejada com produtos sem lactose. A APLV é, geralmente, superada na infância, já a intolerância à lactose costuma ser permanente.
Quais são os sintomas da alergia à proteína do leite?
Os sintomas da alergia à proteína do leite podem variar amplamente entre as crianças, dependendo do tipo de reação e da gravidade da alergia. Entre os sintomas gastrointestinais mais comuns, estão: diarreia, vômitos, presença de sangue ou muco nas fezes e cólicas abdominais intensas.
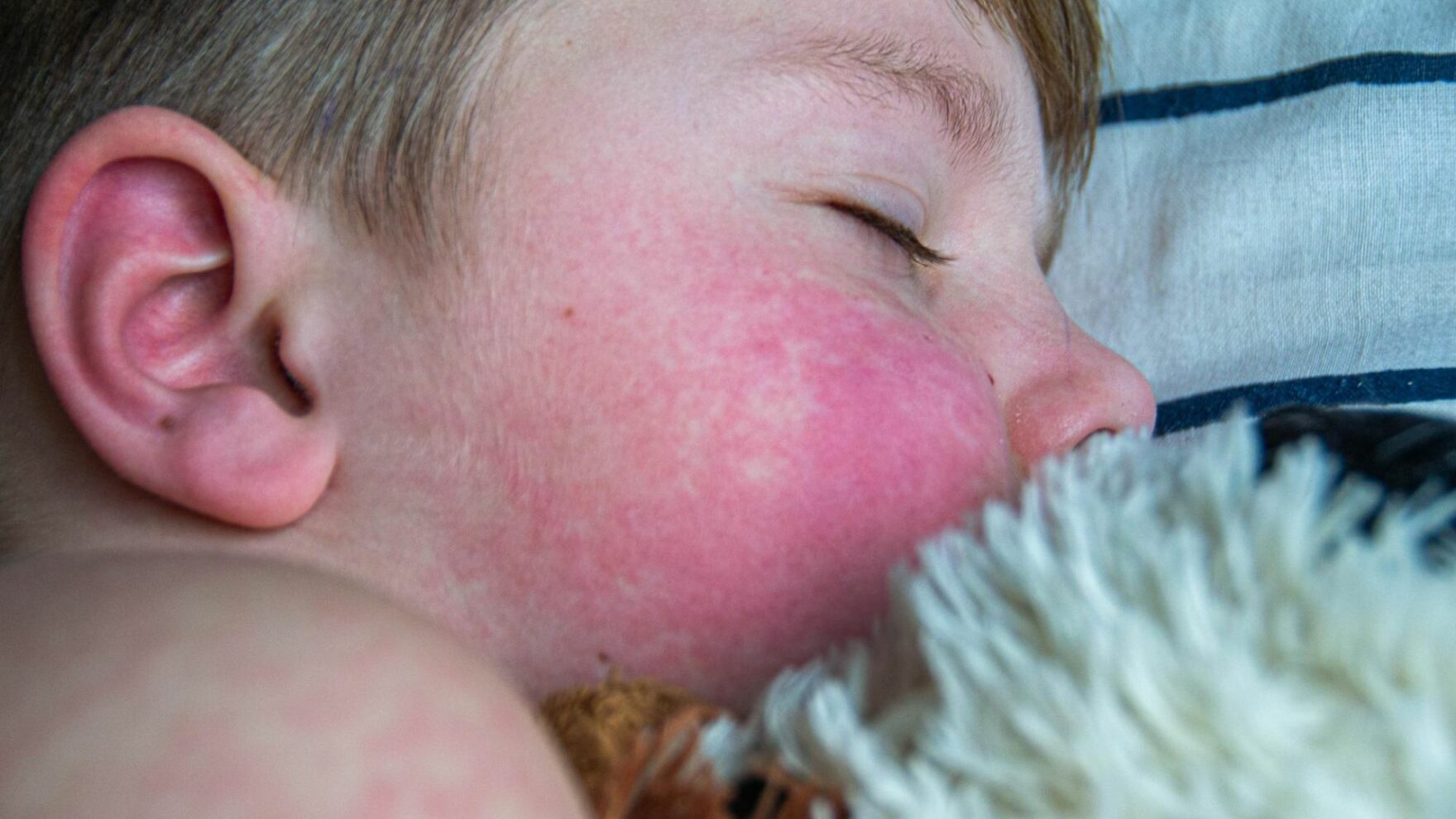
Quanto aos sintomas que afetam a pele, podemos citar: vermelhidão, urticária e dermatite atópica. No sistema respiratório, as manifestações incluem dificuldade para respirar, chiado no peito e congestão nasal.
Como o tempo de surgimento dos sintomas pode variar, é fundamental estar atento a qualquer sinal. Em casos mais graves, a criança pode desenvolver anafilaxia, uma reação alérgica severa e potencialmente fatal que requer atendimento médico imediato de emergência.
Como é feito o diagnóstico da alergia à proteína do leite?
O diagnóstico da alergia à proteína do leite é um processo que exige atenção cuidadosa, pois não existe um exame único que confirme a condição de maneira definitiva. Confira os passos mais comuns.
- Histórico clínico: o médico analisa os sintomas relatados pelos pais e a relação com o consumo de leite ou derivados.
- Exclusão do leite da dieta: a retirada do leite e derivados, durante algumas semanas, pode ajudar a observar se há melhora nos sintomas.
- Testes específicos:
- Testes cutâneos (Skin Prick Test): identificam alergias mediadas por IgE;
- Dosagem de IgE específica no sangue;
- Teste de provocação oral (TPO): é considerado o padrão-ouro para confirmar a alergia, realizado sob supervisão médica.
O teste de provocação oral (TPO) é realizado em ambiente hospitalar e sob supervisão de um médico especialista capacitado, envolvendo a administração controlada do alimento suspeito para avaliar se há ocorrência de reação alérgica. É especialmente indicado na existência de dúvidas sobre o diagnóstico, visando garantir segurança e precisão na identificação da alergia.
Quais são os tratamentos disponíveis?
O manejo da alergia à proteína do leite implica na eliminação total das proteínas do leite da dieta da criança. Para assegurar um desenvolvimento saudável e equilibrado, é essencial o acompanhamento de pediatras e nutricionistas, que podem orientar a substituição adequada dos alimentos e a ingestão de todos os nutrientes necessários. Conheça as principais estratégias de tratamento!
- Para bebês amamentados: a mãe deve eliminar o leite de vaca e derivados da sua alimentação. Isso garante que as proteínas não sejam transferidas para o bebê pelo leite materno;
- Para bebês alimentados com fórmula: substituição por fórmulas especiais, como fórmulas extensamente hidrolisadas ou à base de aminoácidos, desenvolvidas para evitar reações alérgicas;
- Reintrodução do leite: em alguns casos, quando indicado pelo médico, o leite pode ser reintroduzido gradualmente para avaliar se a criança desenvolveu tolerância.
Alergia à proteína do leite tem cura?
Sim, a maioria dos casos de alergia à proteína do leite de vaca tende a se resolver espontaneamente na infância, sobretudo nas formas mais leves, usualmente até os cinco anos de idade.
No entanto, em casos mais severos, a alergia pode persistir por mais tempo. O acompanhamento médico regular permite avaliar o progresso e planejar possíveis reintroduções de forma segura.
Quando a alergia à proteína do leite é confirmada, a recomendação mais importante é evitar completamente o consumo de alimentos que contenham leite ou seus derivados. Isso inclui não só o leite em si, mas também alimentos como queijos, iogurtes, manteiga e produtos industrializados que contenham leite em sua composição.
Para algumas crianças, alimentos que foram cozidos ou assados, como bolos e pães, podem ser tolerados, uma vez que o calor modifica as proteínas do leite. Entretanto, essa possibilidade deve ser previamente avaliada por um médico.
Como prevenir a alergia à proteína do leite?
Embora não existam métodos totalmente garantidos para prevenir a APLV, algumas medidas podem ajudar a reduzir o risco.
- Amamentação exclusiva: é recomendada até os seis meses do bebê, fornecendo proteção contra diversas condições, incluindo alergias;
- Introdução gradual de alimentos: após os seis meses, a introdução de alimentos alergênicos deve ser feita de forma supervisionada e gradual;
- Histórico familiar de alergias: para famílias com predisposição alérgica, o pediatra deve recomendar estratégias específicas de alimentação.
Não há evidências científicas que indiquem que a exclusão do leite da dieta da mãe, no decorrer da gravidez, possa prevenir o desenvolvimento de alergia no bebê.
Em suma, a alergia à proteína do leite é uma condição desafiadora, porém gerenciável, desde que tenha diagnóstico e tratamento corretos. Diferenciá-la da intolerância à lactose é crucial para evitar erros no manejo e promover o bem-estar da criança. Com o apoio de médicos e nutricionistas, é possível superar a alergia e levar uma vida saudável. Caso tenha dúvidas ou suspeite que seu filho tenha APLV, procure orientação médica.
Agora, o que acha de entender melhor sobre a intolerância à lactose e aprender as diferenças em relação à alergia ao leite? Confira nosso conteúdo exclusivo e esclareça suas dúvidas!
Sabin avisa:
Este conteúdo é meramente informativo e não pretende substituir consultas médicas, avaliações por profissionais de saúde ou fornecer qualquer tipo de diagnóstico ou recomendação de exames.
Importante ressaltar que diagnósticos e tratamentos devem ser sempre indicados por uma avaliação médica individual. Em caso de dúvidas, converse com seu médico. Somente o profissional pode esclarecer todas as suas perguntas.
Lembre-se: qualquer decisão relacionada à sua saúde sem orientação profissional pode ser prejudicial.
Referências:
ASBAI. (2023). Alergia alimentar: guia prático. Associação Brasileira de Alergia e Imunologia (ASBAI). Recuperado de https://asbai.org.br
Darma A, Sumitro KR, Jo J, Sitorus N. Lactose Intolerance versus Cow’s Milk Allergy in Infants: A Clinical Dilemma. Nutrients. 2024 Jan 31;16(3):414. doi: 10.3390/nu16030414. PMID: 38337698; PMCID: PMC10856892.
Giannetti A, Toschi Vespasiani G, Ricci G, Miniaci A, di Palmo E, Pession A. Cow’s Milk Protein Allergy as a Model of Food Allergies. Nutrients. 2021 Apr 30;13(5):1525. doi: 10.3390/nu13051525. PMID: 33946553; PMCID: PMC8147250.
Sociedade Brasileira de Pediatria. (n.d.). Alergia ao leite de vaca. Recuperado de https://www.sbp.com.br/especiais/pediatria-para-familias/doencas/alergia-ao-leite-de-vaca/